| 作者 Aly W. | 首次出版于 二零一八年八月四日 | 最后修改于 二零二一年六月二十二日 |
|---|
| 译者 yucandy | 翻译于 二零二一年六月二十三日 |
|---|
性激素,如雌激素、睾酮和孕酮,由性腺产生。性激素影响第二性征的发展。睾酮导致男性化,而雌二醇导致女性化和乳房发育。男性有大量的睾酮,而女性有低量的睾酮和大量的雌二醇。这些激素差异造成了男女间身体上的不同。女性倾向跨性别者使用性激素和其他激素类药物,将激素状况从男性典型转变成女性典型。这导致了女性化,并能够缓解性别焦虑。女性化激素治疗引起的变化发生在几个月到几年的时间里。有许多不同类型的激素药物,其可以通过不同的途径进行给药。例如,口服的丸/片剂,外用的贴片和凝胶,及注射剂等。不同的激素药物、途径和剂量有不同的疗效、副作用和风险。激素治疗应定期通过血液检查进行监测,以确保疗效和安全,并在需要时调整。
性激素 包括 雌激素 (E),孕激素 (P),和 雄激素。一个人的激素状况 (hormonal profile) 是其天生的 性腺 的产物。出生时男性有 睾丸 而女性有 卵巢。睾丸产生大量的雄激素和少量的雌激素,而卵巢则产生大量的雌激素、孕酮与少量的雄激素。
体内的主要雌激素是 雌二醇 (E2),主要孕激素是 孕酮 (P4),主要雄激素是 睾酮 (T) 和 双氢睾酮 (DHT)。性激素导致并决定 第二性征。它们通过作为细胞内的 激动剂 (激活剂)来影响 受体 作用。这些受体包括 雄激素受体 (AR),雌激素受体 (ER),和 孕激素受体 (PR)。激活后,这些受体调节 基因表达 以影响细胞和 组织。
雌激素导致女性化。这包括 乳房发育、皮肤软化、 脂肪分布女性化 (集中于乳房、髋部、大腿与臀部)、 臀部变宽 (在 骺板 尚未闭合的人中)),以及其他变化。 (维基)
孕激素在女性化或 青春期 乳房发育中基本上没有已知的作用。孕激素不作为女性化的媒介,但是却在 女性生殖系统 中具有重要的作用。其是 怀孕 期间必不可少的激素。 (维基) 孕激素也阻止雌激素在身体某些部位中的作用,如 子宫、阴道和乳房。(维基)
雄激素导致 男性化. 这包括 阴茎的增长,肩膀的变宽,肋骨的扩张,肌肉的增长,声音的加深,脂肪分布的男性化模式 (集中在腹部和腰部),以及 面部、身体毛发的生长 (维基)。雄性激素还导致各种普遍不受欢迎的皮肤和头发影响,如 油性皮肤、痤疮、皮脂溢出、头皮脱发 和 体味。此外,雄激素还阻止由雌激素激发的乳房发育。
除了对身体的影响外,性激素在大脑中也有作用。这些作用影响认知、情绪和行为。例如,雄激素在男性中产生明显的 性欲 和 唤醒 (包括 自发勃起),而雌激素是负责女性性欲的主要激素 (Cappelletti & Wallen, 2016)。性激素对健康也有重要影响,这可以是积极或消极的。例如,雌激素可以保持 骨骼强度,并可能防止 心脏疾病,但也会增加 乳腺癌 的风险 (Aly W., 2020)。
雌激素、孕激素和雄激素也有 抗促性腺激素 的作用。意思是,它们抑制 促性腺激素释放激素 (GnRH) 诱导的 促性腺激素、黄体生成素 (LH) 和 卵泡刺激素 (FSH) 从大脑垂体中的分泌。促性腺激素向性腺发出信号,使其制造性激素并提供生育所需的精子和卵细胞。因此,促性腺激素水平的降低将导致性腺性激素分泌的减少和生育能力的降低。如果促性腺激素水平被充分抑制,性腺将完全不再制造性激素,生育能力将停止。体内绝大部分的雌二醇、睾酮和孕酮是由性腺产生的。其余少量的这些激素大部分是由 肾上腺 产生的,其位于 肾脏 顶部。
尽管不同顺性别女性的激素水平可能变化很大,其变化是可以根据正常的 月经周期 而预测的。月经周期持续约28天,由以下部分组成:
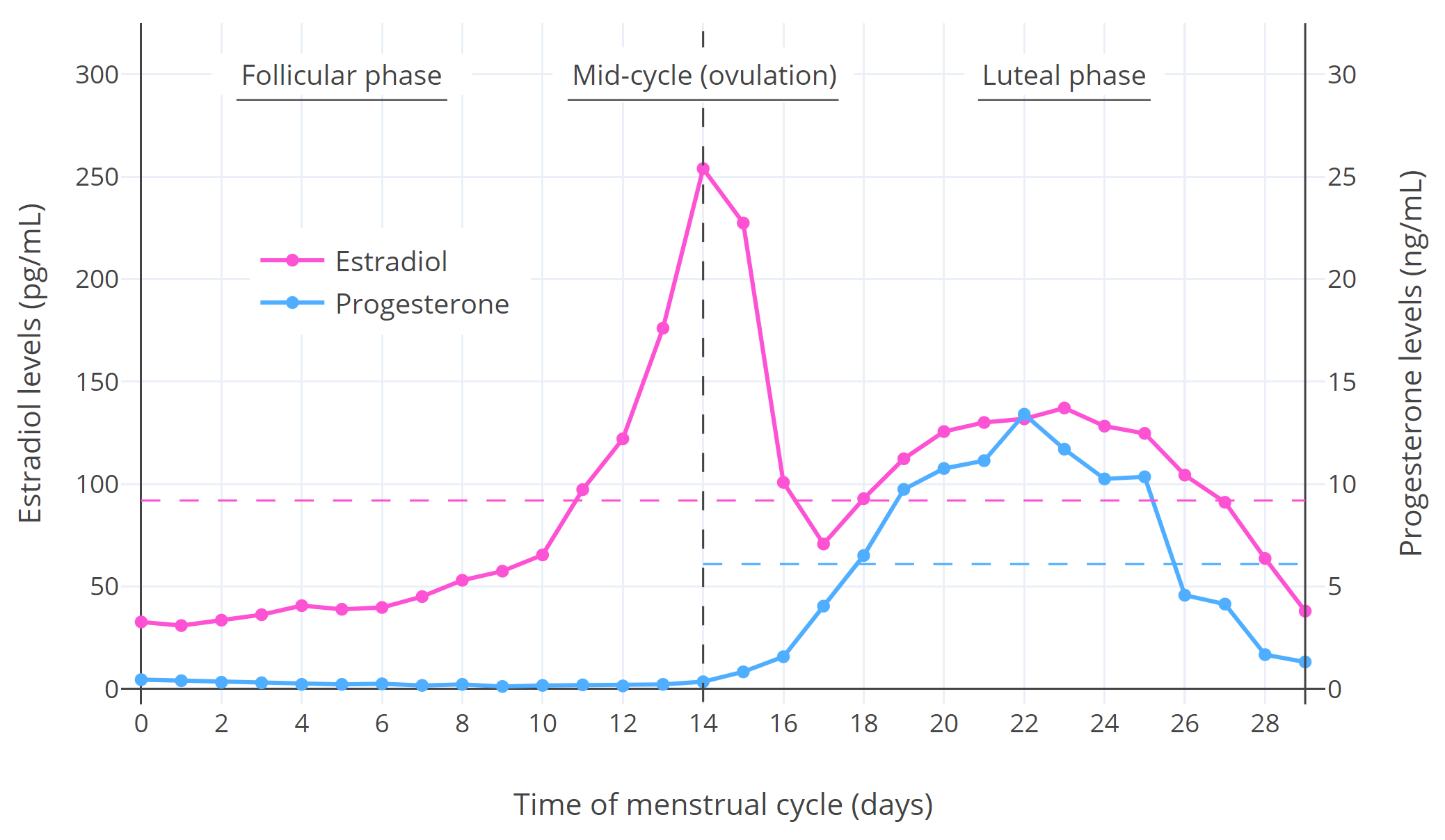
月经周期中的激素水平如下图所示:
图示: 绝经前妇女整个月经周期的雌二醇和孕酮中位数水平 (Stricker et al., 2006; Abbott, 2009)。水平虚线是周期的平均水平。其他地方提供的图表显示了个体之间的变化。 (维基-图表; 维基-图表; 维基-图表)
从图中可以看出,在卵泡期,雌二醇水平相对较低,孕酮水平非常低;在周期中期,雌二醇水平短暂激增至非常高的水平并触发 排卵 ,孕酮不变;在黄体期,雌二醇和孕酮水平都经历了一个颠簸,相对较高(尽管雌二醇没有周期中期高峰时那么高)。
下表显示了女性和男性的雌二醇、孕酮和睾酮的循环水平和生产率,并可在它们之间进行比较。
表格:主要性激素的循环水平a和预计生产率的区间b:
| 激素 | 群体 | 时间 | 水平c | 生产率 |
|---|---|---|---|---|
| 雌二醇 | 女性d | 卵泡期 | 5–180 pg/mL | 30–170 μg/daye |
| 周期中期(排卵) | 45–750 pg/mL | 320–950 μg/daye | ||
| 黄体期 | 20–300 pg/mL | 250–300 μg/daye | ||
| 男性 | – | 8–35 pg/mL | 20–60 μg/day | |
| 孕酮 | 女性d | 卵泡期 | ≤0.3 ng/mL | 0.75–5 mg/day |
| 周期中期(排卵) | 0.1–1.5 ng/mL | ? (低) | ||
| 黄体期 | 3.5–38 ng/mL | 15–50 mg/dayf | ||
| 男性 | – | ≤0.5 ng/mL | 0.75–3 mg/day | |
| 睾酮 | 女性d | 月经周期 | 5–55 ng/dL | 190–260 μg/day |
| 男性 | – | 250–1100 ng/dL | 6.5 mg/day |
a 激素水平的来源:Zhang & Stanczyk, 2013; Nakamoto, 2016; Styne, 2016; LabCorp, 2020. b 生产率的来源:Aufrère & Benson, 1976; Powers et al., 1985; Lauritzen, 1988; Carr, 1993; O’Connell, 1995; Kuhl, 2003; Strauss & FitzGerald, 2019. c 使用 液相色谱-质谱法 (LC–MS) (state-of-the-art blood tests). d 在停经前的成人月经周期中 premenopause (年龄 ~18–50 岁). e 整个月经周期的平均生产率约为 200 μg/day 或 6 mg/month (Rosenfield, Cooke, & Radovich, 2021). f 平均大概 25 mg/day (Carr, 1993).
女性的平均雌二醇水平约为 100 pg/mL,男性为 25 pg/mL,而女性的平均睾酮水平约为 30 ng/dL,男性为 600 ng/dL。根据这些数值,男性的睾丸激素水平平均比女性高约20倍。在接受 性腺切除术(睾丸移除)的男性中,睾酮水平与女性相似 (<50 ng/dL)。(Nishiyama, 2014; Itty & Getzenberg, 2020)在有雄性激素过剩 症状的女性中(面部/ 身体毛发过度生长),如 多囊卵巢综合症 (PCOS) 患者,其睾酮的平均水平约为 60 ng/dL。(Steinberger et al., 1998) 因此,即使是相对于正常女性水平略微升高的睾丸激素水平也可能产生不良的雄性激素效应。
女性倾向跨性别者的激素治疗,又称为男跨女 (MtF) 激素替代疗法 (HRT) 或女性化激素疗法 (FHT) ,其目标是使身体产生 女性化 和 去男性化 的变化,并缓解 性别焦虑。用于实现这些变化的是 性激素类药物。女性倾向跨性别者使用 雌激素、孕激素,和 抗雄药物 (AA),以取代性腺性激素的分泌,并将激素状况从男性典型转向女性典型。
女性化激素治疗的目的是使雌二醇和睾酮水平达到正常女性范围。文献中普遍推荐的范围是雌二醇水平为 100 至 200 pg/mL,睾酮水平低于 50 ng/dL (维基-图表)。然而,较高的 200 pg/mL 以上的雌二醇水平在女性化激素治疗中可以帮助抑制睾丸激素水平。血液中的性激素水平可以通过 血检 测量。这在女性化激素治疗是很有用的,可以确保激素状况已经按照治疗目标进行了令人满意的改变,特别是激素水平在女性范围内。
在足够高的暴露量下,雌性激素和雄性激素能够完全抑制性腺性激素的产生,而孕激素本身能够部分但大幅度抑制性腺性激素的产生。更具体的说,对顺性别男性与女性倾向跨性别者的研究发现,雌二醇水平在 200 pg/mL 左右时一般能抑制睾酮水平约90% (至大约 50 ng/dL),而雌二醇水平在 500 pg/mL 左右时,平均能抑制睾酮水平约95% (至大约 20–30 ng/dL) (维基; 维基-图表). 雌二醇水平低于 200 pg/mL 也会抑制睾酮水平,尽管程度有所降低 (Aly W., 2019; Aly W., 2019; Aly W., 2020)。单独使用孕激素可以抑制五至七成的睾酮水平 (至大约平均 150–300 ng/dL) (Aly W., 2019; 维基)。然而,在与少量的雌激素结合时,孕激素的抗促性腺激素作用可以产生协同效应,最大有效剂量的孕激素对睾酮水平的抑制增加到约95% (至大约 20–30 ng/dL) (Aly W., 2019)。因此,与单独使用雌激素或孕激素相比,联合使用一种雌激素和一种孕激素可以用较低的剂量实现对睾酮水平的最大抑制。
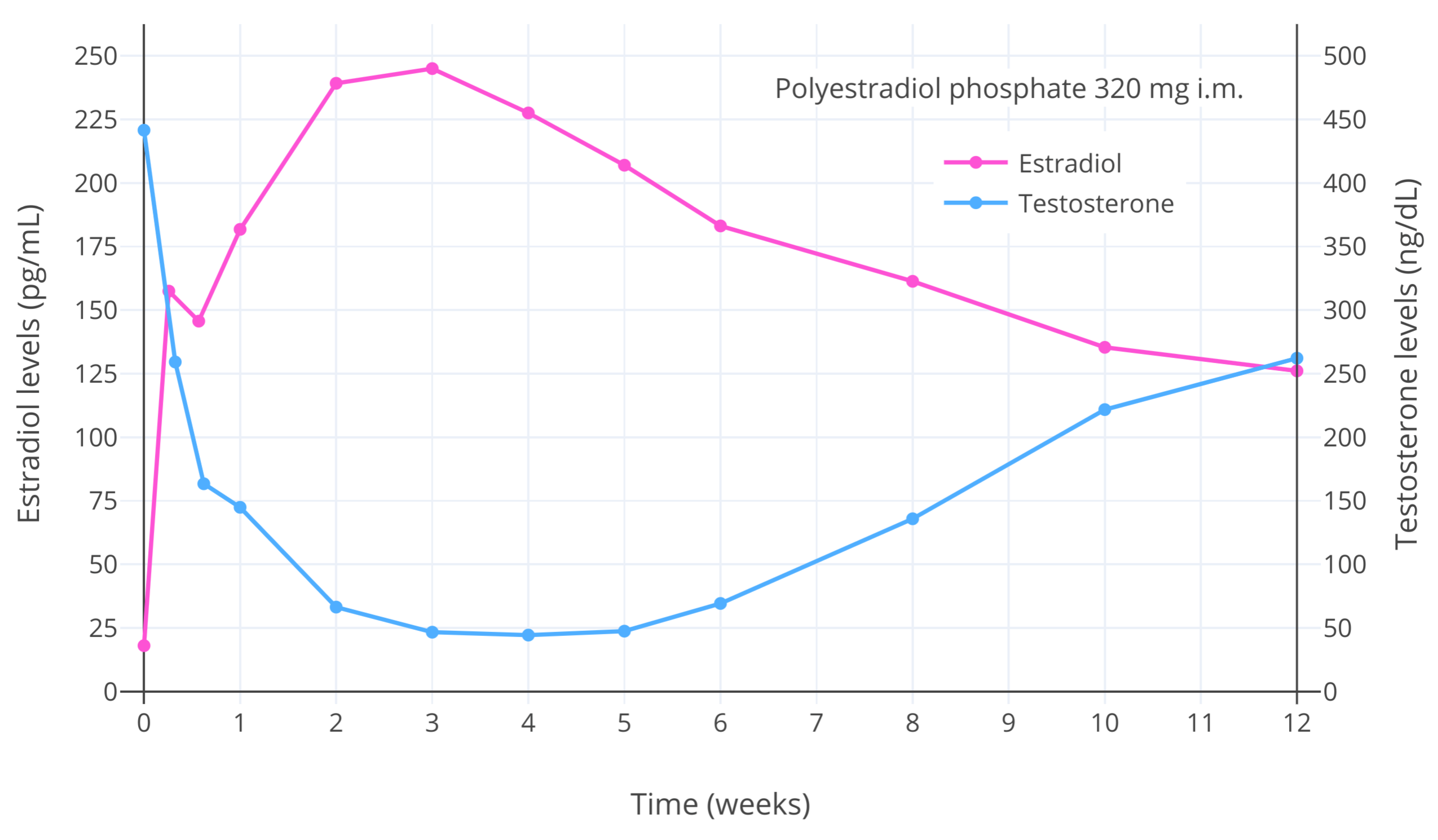
图例:患有前列腺癌的男性在单次注射320毫克 聚雌二醇磷酸酯 (PEP) (一种长效的雌二醇 原药) 后的雌二醇和睾酮水平 (Stege et al., 1996))。睾丸激素水平下降的峰值发生在雌二醇水平大于 200 pg/mL 时,约为90% (至大约 50 ng/dL)。
雌激素和孕激素的抗促性腺激素作用在女性倾向跨性别者中被利用,以抑制性腺睾丸激素的产生,并达到与顺性别女性更一致的睾丸激素水平。应该注意的是,前面关于用雌激素和孕激素抑制睾丸激素的数字是平均数,在抑制睾丸激素方面,个人之间有很大差异。换句话说,有些人可能需要更多或更少的激素剂量来实现同样的睾丸激素水平下降。
在男性和女性的正常青春期,性激素暴露在几年内缓慢增加 (Aly W., 2020),性成熟逐渐发生。在非青少年的跨性别者中,一般会立即使用成人或更高剂量的激素,这可能导致第二性征的变化发生得更快。下表是从文献资料中转载的,略有修改,通常被引用为女性倾向跨性别者激素治疗效果的时间表 (维基-图表)。它是基于临床经验、专家意见和对女性倾向跨性别者的临床研究的综合考虑。
表格:常见剂量的激素治疗在成年女性倾向跨性别者的效果 (维基-图表):
| 效果 | 开始时间a | 完成时间a | 永久性 |
|---|---|---|---|
| 乳房发育 | 2–6 月 | 2–3 年 | 永久 |
| 毛发减少与生长减缓 | 3–12 月 | >3 年b | 可逆 |
| 头皮脱发的减少与逆转 | 1–3 月 | 1–2 年 | 可逆 |
| 皮肤软化,出油与痤疮减少 | 3–6 月 | 未知 | 可逆 |
| 女性化脂肪重分布 | 3–6 月 | 2–5 年 | 可逆 |
| 肌肉重量与强度减少 | 3–6 月 | 1–2 年c | 可逆 |
| 骨盆变宽和变圆d | 未知 | 未知 | 永久 |
| 情绪、情感和行为的变化 | 立即 | 未知 | 可逆 |
| 性欲和自发性勃起减少 | 1–3 月 | 3–6 月 | 可逆 |
| 勃起功能障碍和射精量减少 | 1–3 月 | 变化的 | 可逆 |
| 精子产量减少和不孕不育 | 未知 | >3 年 | 混合e |
| 睾丸体积缩小 | 3–6 月 | 2–3 年 | 未知 |
| 声音变化 (例如,音调/共鸣下降) | 无f | N/A | N/A |
a 由于遗传、饮食/营养、激素水平等因素,不同个体之间可能有很大差异。 b 激素治疗通常对女性倾向跨性别者的面部毛发密度影响不大。彻底去除面部和身体毛发可以通过以下方法实现: 激光脱毛 和 电解脱毛。临时除毛可以使用 刮毛,拔毛,蜜蜡脱毛和其他方法。 c 可能因体育锻炼量的不同而有很大差异。 d 只发生在尚未完成生长板闭合的年轻人身上(在青春期后的人可能完全不会发生)。 e 只有雌激素,特别是大剂量的雌激素,似乎有可能导致长期或不可逆的不育;由抗雄激素引起的生育力受损通常在停药后容易恢复。 f 嗓音训练 是实现声音女性化的有效方式。
用于女性倾向跨性别者治疗的药物包括雌激素、孕激素和抗雄激素。雌激素产生女性化并抑制睾酮水平,孕激素和抗雄激素可以帮助进一步抑制/ 阻止睾酮。雄激素有时候以低剂量用于睾酮低的跨性别者。这些药物有许多不同类型、好处与风险。
雌激素、孕激素和抗雄激素有不同的 配方,并可通过不同的 给药途径 使用。给药途径影响激素在体内的 吸收,分布,代谢,和 消除,产生 生物利用度、血液和特定组织中的激素水平以及 代谢物 的模式方面的明显差异。这些差异可能影响治疗。
表格:女性倾向跨性别者激素治疗的主要给药途径
| 途径 | 简称 | 描述 | 典型形式 |
|---|---|---|---|
| 口服给药 | 口服/ PO | 吞服 | 片剂、胶囊 |
| 舌下给药 | 舌下/ SL | 舌下含服并吸收 | 片剂 |
| 颊部给药 | 颊部/ BUC | 在脸颊或嘴唇下方保持并吸收 | 片剂 |
| 透皮给药 | 透皮/ TD | 涂抹在皮肤上并通过皮肤吸收 | 贴剂、凝胶、乳膏 |
| 直肠给药 | 直肠/ REC | 插入并被直肠吸收 | 栓剂 |
| 肌肉注射 | IM | 注射到肌肉中(例如,臀部、大腿、手臂) | 溶液 (vial/amp.) |
| 皮下注射 | SC | 注射到皮下脂肪中 | 溶液 (vial/amp.) |
| 皮下植入 | 植入/ SCi | 通过手术切口植入皮下脂肪 | 颗粒物 |
阴道给药 是顺性别女性使用激素类药物的主要途径。虽然通过天生的阴道给药对于女性倾向跨性别者是不可能的,但是 新阴道 给药对于完成了 阴道成形术 的人是一种选择。然而,新阴道的内膜不是天生女性的 阴道上皮 ,而通常是皮肤或结肠,取决于所做的类型 (阴茎内翻 或 乙状结肠)。因此,女性倾向跨性别者的新阴道给药在性质香可能与透皮或直肠途径(取决于新阴道的类型——相似,而非顺性别女性的阴道给药。根据一项研究,通过由 腹膜(腹部内膜)构建的新阴道吸收 雌二醇的情况与顺性别妇女阴道给药的情况相似 (Willemsen et al., 1985)。
雌二醇 和 雌二醇酯 是被用于女性倾向跨性别者的雌激素。雌二醇酯的例子包括 戊酸雌二醇 (EV; Progynova (补佳乐), Progynon Depot (日雌), Delestrogen),环戊酸雌二醇 (EC; Depo-Estradiol),庚酸雌二醇 (EEn) 和 苯甲酸雌二醇 (EB; Progynon-B)。它们是雌二醇的 原药(即在体内转化为雌二醇),具有与雌二醇相同的生物活性。然而,它们当被注射使用时具有较长的 使用时间,因为注射部位的 吸收 较慢。这使得给药次数可以被减少。磷酸聚雌二醇 (PEP; Estradurin) 是一种 聚合物 形式的雌二醇原药(即雌二醇分子的链接链)。它的 代谢 缓慢,持续时间很长。
非 生物相同的 雌激素,如 炔雌醇 (EE; 常用于 避孕药),合成雌激素 (CEEs; Premarin (倍美力); 用于 更年期激素治疗) 与 己烯雌酚 (DES; 已弃用),与雌二醇相比,在肝脏中的代谢有阻力,对雌激素调节的 肝脏合成 有不成比例的影响 (Aly W., 2020)。因此,它们有更大的健康风险,如 血栓 和相关的 心血管问题。因此,以及因为可能需要相对高剂量的雌激素来充分抑制性腺完整的女性倾向跨性别者的睾丸激素水平,非生物相同的雌激素最好不要用于激素治疗。
雌激素可以以高剂量单独使用,以抑制睾丸激素水平进入女性范围。或者,可以用较低的剂量使用雌激素,使其与抗雄激素或孕激素结合,达到更多的 生理性 雌激素水平。这将导致雌激素部分抑制睾酮水平,并通过抗雄激素或孕激素进一步抑制或阻断剩余的睾酮。然而,在雌激素治疗中加入抗雄激素或孕激素,也将包括这些药物的副作用和风险。
在没有雄性激素的情况下,雌性激素的女性化作用可以在低剂量下最高限度的发挥。更高剂量的雌激素,除了允许更强的睾丸激素抑制之外,并没有导致更好的女性化。事实上,有迹象表明,更高的剂量实际上可能会导致更糟糕的乳房发育。这个话题将在本网站未来的一篇文章中介绍。更高剂量的雌激素,包括雌二醇,也有更大的不良健康影响的风险,如血栓和心血管问题 (Aly W., 2020)。因此,使用生理剂量的雌激素是最佳的。然而,大剂量的雌激素对抑制睾丸激素是有用的,在 非口服 雌二醇的情况下,绝对风险很低。它们也主要局限于有特定 风险因素 的人,包括年龄大、不运动、肥胖、同时使用孕激素、吸烟、手术和 血栓性异常。在没有相关风险因素的健康年轻人中,大剂量的非口服雌二醇 - 在合理范围内 - 的安全系数是可以被接受的 (Aly W., 2020)。
雌二醇及其酯类通常通过口服、舌下含服、透皮、肌肉注射和/或皮下注射等途径用于女性倾向跨性别者 (维基)。
口服雌二醇以雌二醇或戊酸雌二醇片的形式提供。通过口服途径给药的雌二醇存在生物利用度的问题,而且往往只能达到相对较低的雌二醇水平,这可能导致睾酮抑制不足,具体取决于抗雄激素 (维基; Leinung, 2014; Leinung et al., 2018)。在雌激素单药治疗的情况下,口服雌二醇不是一个有利的选择,因为需要高的雌二醇水平。值得注意的是,口服雌二醇片可以舌下含服,而不是口服。舌下含服雌二醇片的生物利用度比口服时高5倍之多 (维基)。然而,舌下含服雌二醇的持续时间很短 (维基),建议全天分次服用,以保持较稳定的雌二醇水平。戊酸雌二醇口服片可以舌下含服,与雌二醇类似 (维基; Aly W., 2019)。舌下给药的雌二醇具有与舌下给药相似的特性,但较少使用,而且研究也不多 (维基)。
透皮雌二醇包含贴片、凝胶、乳剂和喷雾剂 (维基)。它们通常被贴在皮肤部位,如手臂、腹部和臀部。在雌激素单药治疗的情况下,可能需要两到四个最大剂量的贴片或许多泵或包的凝胶,以达到足够抑制睾酮的激素水平 (维基)。在这种情况下,在生殖器部位应用透皮雌二醇,特别是在阴囊或新阴唇上的应用,可使雌二醇水平远高于常规皮肤部位 (Aly W., 2019; Aly W., 2019)。
注射用雌二醇酯可以通过肌肉注射或皮下注射给药。在肌肉注射的情况下,可能的注射部位包括 三角肌 (上臂),大腿外侧肌 和 股直肌 (大腿),以及 文氏肌 (臀部)。皮下注射雌二醇酯,虽然不太常用,但比肌肉注射途径更容易,痛苦更少,更方便 (维基)。然而,皮下注射的最大体积小于肌肉注射的体积(根据部位不同,分别可达1.5-3毫升和2-5毫升)(Hopkins, & Arias, 2013; Usach et al., 2019)。注射雌二醇酯可以很容易地达到高水平的雌二醇,根据其不同种类,可以持续几天到几周。注射PEP,与其他雌二醇酯相比,应始终通过肌肉注射来进行,可持续数月。然而,PEP的供应非常有限,其使用主要限于欧洲的北欧地区 (维基).
非口服途径虽然不如口服途径方便,但是推荐的方法,因为口服雌二醇会导致肝脏中的雌二醇水平过高,对雌激素调节的肝脏蛋白质合成产生不成比例的影响 (Aly W., 2020)。特别是在高剂量的雌激素可能需要被用于抑制女性倾向跨性别者的睾酮水平时,血栓和心血管问题等健康风险会随之增加。如果以合理的剂量进行非口服,雌二醇的健康问题在很大程度上可以得到缓解。
表格:雌二醇的现有形式和推荐剂量(针对成人/非青少年):
| 药品 | 途径 | 形式 | 剂量 |
|---|---|---|---|
| 雌二醇 | 口服 | 片剂 | 2–10 mg/天 |
| 舌下或颊部含服 | 片剂 | 0.5–2 mg 1–4x/天 | |
| 透皮 | 贴片 | 50–300 μg/天 | |
| 透皮 | 凝胶 | 2–6 mg/天 | |
| 皮下注射 | 颗粒物 | 25–150 mg/6 月 | |
| 戊酸雌二醇 | 口服 | 片剂 | 2–10 mg/天 |
| 舌下或颊部含服 | 片剂 | 0.5–2 mg 1–4x/天 | |
| 肌肉或皮下注射 | 油剂溶液 | 2–6 mg/周; or 1.5–4 mg/5 天 | |
| 雌二醇环戊酸酯 | 肌肉或皮下注射 | 油剂溶液 | 2–6 mg/周 |
| 苯甲酸雌二醇 | 肌肉或皮下注射 | 油剂溶液 | 1–3 mg 2x/周 |
| 庚辰酸雌二醇 | 肌肉或皮下注射 | 油剂溶液 | 4–12 mg/2 周 |
| 磷酸聚雌二醇 | 肌肉注射 | 水溶液 | 40–160 mg/月a |
a 在磷酸聚雌二醇的情况下,可以在头一次或两次注射中采用 240 to 320 mg 的负荷剂量,以便更快地达到雌二醇的稳态水平。
关于不同形式、途径和剂量的雌二醇的雌激素水平,见 这里 和 这里 的表格以及 这里 的图表。
在雌二醇治疗过程中,个体之间达到的雌二醇水平有很大的差异性。也就是说,使用相同剂量的雌二醇治疗时,个体之间的雌二醇水平可能差别很大。这种差异性在口服和透皮途径中最大。因此,推荐的雌二醇剂量并不是绝对的,应根据具体情况结合血液检查进行个体化处理。还应注意的是,雌二醇水平在不同的血液测试中会有很大的不同,以舌下和注射途径为重。然而,这种变化是可以预测的,并且可以通过适当的验血时间来最小化。
在切除性腺后,雌激素的剂量可以降低或调整,以接近正常女性的生理暴露。绝经前妇女在一个月经周期(即一个月)内,雌二醇的平均产量约为6毫克。(Rosenfield et al., 2008)。
孕激素 包含 孕酮 和 合成孕酮。合成孕酮是 合成的 孕激素,由孕酮或睾酮的 结构修饰 而来。一些主要孕激素的例子包括 醋酸甲羟孕酮 (MPA; Provera (安宫黄体酮), Depo-Provera (得普乐)), 炔诺酮 (NET; 许多品牌名称), 去甲孕酮 (Duphaston (达芙通)) 与 屈螺酮 (Slynd, Yasmin (优思明)) (Aly W., 2019)。有几十种不同的孕激素,这些孕激素可以分为各种不同的结构类别,具有不同的特性 (维基-图表)。合成孕酮被开发的原因是因为它们作为药物使用时在 体内的处置方式 比孕酮更有利。虽然几乎所有的孕激素都有相同的孕激素作用,而且理论上任何孕激素都可以被采用,但只有少数临床使用的孕激素被用于女性化激素治疗。
大多数孕激素也有 脱靶活动,这些活动可能是可取的,也可能是不可取的,这取决于有关的作用 (Kuhl, 2005; Stanczyk et al., 2013; 维基; 维基-图表)。孕酮具有 神经类固醇活性,可导致合成孕酮所不具备的各种大脑效应。MPA、NET及其衍生物具有弱雄性激素活性 - 这在女性化激素治疗中是不利的。NET和某些相关的孕激素在高剂量时产生EE的 代谢物 ,因此可以产生类似EE的雌激素作用--包括血栓和心血管问题的风险。孕激素的其他非目标活动包括抗雄激素、糖皮质激素 与 抗矿物质皮质激素 活动。这些作用可以产生治疗效果(如雄性激素抑制或阻断)、副作用和健康风险的变化。
雌激素治疗中加入孕激素与一些不利的健康影响有关。其中包括血栓 (维基; Aly W., 2020),冠心病 (维基),和乳腺癌 (维基; Aly W., 2020)。高剂量的孕激素也与某些非癌性脑瘤的风险增加有关,包括 脑膜瘤 和 催乳素瘤 (维基; Aly W., 2020)。冠心病风险可能是由于特定孕激素的弱雄激素活性引起的 血脂 变化,但上述其余风险可能是由于其孕激素活性引起的 (Stanczyk et al., 2013; Jiang & Tian, 2017)。除了健康风险外,孕激素还与不良情绪变化有关 (维基; 维基)。然而,这些影响是有争议的,没有充分的证据支持 (维基; 维基)。除此之外,孕激素通常耐受性良好,几乎不产生任何副作用。
不同于合成孕酮,孕酮没有不利的脱靶活动 (维基)。此外,口服孕酮,相较于合成孕酮,在短期治疗中有更低的乳腺癌风险,但是在长期治疗中却没有 (维基; Aly W., 2020)。因此,有学者认为,由于尚未阐明的原因,孕酮可能比合成孕酮更为安全,并且其应作为孕激素治疗的首选。然而,孕酮看起来更好的安全性可能只是 口服 孕酮低孕激素水平出现的剂量假象 (Aly W., 2018; 维基)。非口服 孕酮在导致完整孕激素强度的剂量下,从未在健康结果方面进行过适当的评估,因此也可能具有和合成孕酮一样的风险 (Aly W., 2018; 维基)。
孕激素,除了有助于抗雄外,对女性倾向跨性别者的女性化或乳房发育没有明确或已知的好处。虽然一些女性倾向跨性别者 据称 使用孕激素后乳房发育得到改善,但其对于乳房大小或形状的作用是有争议的,目前尚无理论或证据支持 (维基; Aly W., 2020; Aly W., 2020)。实际上,有可能过早引入孕激素会对乳房发育产生不利影响 (Aly W., 2019)。许多女性倾向跨性别者也曾据称孕激素对其性欲有正面影响。然而,文献表明孕酮和合成孕酮都不会有对性欲的正面影响 (Aly W., 2020)。相反,现有的证据表明,孕激素对性欲有相反的抑制作用,尽管这可能只针对于高剂量 (Aly W., 2020)。
由于孕激素对女性化和乳房发育缺乏影响,以及它们的不良影响和健康风险,目前在女性化激素治疗中其没有被常规使用。然而,有一个重要的例外,那就是 醋酸环丙孕酮 (CPA; 色谱龙),一种被广泛用于女性化治疗的抗雄激素,并在典型治疗剂量下也是一种强大的孕激素。CPA将会在下面关于抗雄激素的部分进行描述。虽然孕激素有各种健康风险,但顺性别妇女也有孕激素,而且孕激素的绝对风险在健康的年轻人中非常低。像乳腺癌这样的风险也需要很多年才能形成。而且孕激素提供的睾丸激素抑制对女性倾向跨性别者来说是非常有用的。有限的孕激素治疗时长,例如在性腺切除术前用几年时间来帮助抑制睾丸激素水平,对女性倾向跨性别者来说可能是很可被接受的。
孕酮可通过口服途径、 直肠 途径、肌肉注射或皮下注射用于女性倾向跨性别者 (维基)。合成孕酮通常通过口服途径被使用,但某些合成孕酮也有注射剂型。
使用最先进的检测方法 (LC–MS) 发现,口服途径的孕酮水平非常低 (100 mg/天 时 <2 ng/dL),不足以产生令人满意的孕激素效果 (维基; Aly W., 2018)。相应的,即使是高剂量的口服孕酮也没有显示出对顺性别男性的抗性腺作用 (维基)。这与非口服的孕酮和对于合成孕酮形成了重大对比。此外,口服孕酮会过度转化为强效的神经类固醇代谢物,如四氢孕酮 和 孕烷醇酮,这可能导致类似 酒精 的不良副作用,如镇静、认知/ 记忆障碍,和情绪变化 (维基; 维基)。因此,虽然不方便,但在孕酮的情况下,类似于雌二醇,非口服的途径是更被推荐的。相反,合成孕酮具有较高的口服生物利用度,并能抵抗肝脏的代谢。与ER相反,PR在肝脏中表达得很少或根本不表达 (Lax, 1987)。由于这些原因,在合成孕酮的情况下,口服途径没有明显问题。
舌下含服孕酮片存在,但只在几个东欧国家有售 (维基)。与雌二醇相反,口服孕酮被配制成充油的胶囊。这使得它们难以通过舌下途径使用,而且令人不快。
孕酮可以以栓剂的形式直肠使用。口服微粉化孕酮胶囊可以用于直肠,这可以使孕酮水平比口服高得多 (Aly W., 2018)。虽然肯定不方便,但直肠使用可能是女性倾向跨性别者使用孕酮的最佳途径。
注射用孕酮有肌肉注射和皮下注射两种形式。然而,注射式孕酮的持续时间相对较短,必须每1至3天注射一次。这使得它对大多数人来说使用起来太不方便了。与雌二醇不同,注射用 孕酮酯 在化学上是不可能拥有比孕酮本身更长的持续时间的。另一方面,注射式合成孕酮的持续时间从几周到几个月不等。
表格:孕激素的可用形式和推荐剂量:
| 药品 | 途径 | 形式 | 剂量 |
|---|---|---|---|
| 孕酮 | 口服 | 充油胶囊 | 100–300 mg 1–2x/天 |
| 直肠 | 栓剂; 油剂胶囊 | 100–200 mg 1–2x/天 | |
| 肌肉注射 | 油剂溶液 | 25–75 mg/1–3 天 | |
| 皮下注射 | 水溶液 | 25 mg/天 | |
| 合成孕酮 | 口服; 肌肉或皮下注射 | 片剂; 油剂溶液; 水溶液 | 繁多 |
关于不同形式、途径和剂量的孕酮水平,请看 这里 的表格 (只有 LC-MS 和 IA + CS 检测的口服孕酮) 和 这里 的图表。
与雌二醇一样,孕酮水平在个体间有很高的变异性。相反,就合成孕酮而言,个体之间的差异性相对较小。
在切除性腺后,孕激素的剂量可以被降低或调整,以接近正常女性的生理暴露,或者也可以被完全停止使用。
除了雌激素和孕激素外,还有一类用于女性化激素治疗的荷尔蒙药物,称为抗雄激素 (AA)。这些药物可使体内雄激素的作用失效。它们通过各种不同的作用机制发挥作用,包括 AR 拮抗剂,抗促性腺激素,与 雄性激素合成抑制剂。
AR拮抗剂通过直接阻断雄性激素的作用而发挥作用。它们与AR结合而不激活它,从而将雄性激素从受体上移开。AR拮抗剂包括 类固醇抗雄激素 (SAA),如 螺内酯 (Aldactone) 和 醋酸环丙孕酮 (CPA; Androcur (色谱龙)),以及 非类固醇抗雄激素 (NSAA),如 比卡鲁胺 (Casodex).
抗促性腺激素通过抑制垂体中GnRH介导的促性腺激素的分泌来抑制雄性激素的性腺分泌。它们包括雌激素和孕激素。此外,GnRH 激动剂 如 亮丙瑞林 (Lupron) 和 GnRH 拮抗剂 如 恶拉戈利钠 (Orilissa) 的作用类似,可被视为抗性腺素。
雄性激素合成抑制剂可抑制雄性激素的酶介导的合成。它们包括 5α-还原酶抑制剂 (5α-RI),如 非那雄胺 (保法止) 和 度他雄胺 (适尿通)。还有其他类型的雄激素合成抑制剂,例如强效的 17α-羟化酶/17,20-还原酶抑制剂,如 酮康唑 (仁山利舒 (Nizoral)) 和 醋酸阿比特龙 (Zytiga)。然而,这些其他药物有其局限性 (如,毒性, 成本, 未经大量测试),因而不被用于女性化激素治疗。
尽管抗促性腺激素和雄性激素合成抑制剂肯定具有继发于雄性激素水平下降的抗雄性激素作用,但它们通常不被称为"抗雄激素"。相反,"抗雄激素"这一术语最常被用来描述AR拮抗剂。
AR拮抗剂通过直接阻断雄性激素的作用而发挥作用。与抗促性腺激素和雄性激素合成抑制剂不同,其不通过抑制雄性激素水平而发挥作用,尽管一些AR拮抗剂也有可以导致雄性激素水平下降的额外作用。由于其作为雄性激素竞争性阻断剂的作用机制的性质,AR拮抗剂的抗雄性激素疗效既高度依赖剂量,又从根本上取决于睾酮水平。AR拮抗剂对AR的 亲和力 往往相对较低,要想令人满意地预防睾酮的影响,可能需要根据重量计算的相对较高的剂量,特别是在男性范围的睾酮水平方面 (Aly W., 2019)。无论如何,当睾酮水平不完全但明显受到抑制时 (如 <200 ng/dL),AR拮抗剂可以非常有用。由于AR拮抗剂不是通过降低睾酮水平来发挥作用,因此与抑制睾酮水平的抗雄激素相比,血液检查更不能体现其信息。
AR拮抗剂螺内酯、比卡鲁胺和CPA都是以片剂形式口服的。
表格: 抗雄激素的现有形式和推荐剂量:
| 药品 | 种类 | 途径 | 形式 | 剂量 |
|---|---|---|---|---|
| 螺内酯 | AR 拮抗剂; 弱雄激素合成抑制剂 | 口服 | 片剂 | 100–200 mg 1–2x/天a |
| 比卡鲁胺 | AR 拮抗剂 | 口服 | 片剂 | 12.5–50 mg/天a |
| 醋酸环丙孕酮 | 孕酮; AR 拮抗剂 | 口服 | 片剂 | 2.5–12.5 mg/天 (共)b |
a 对于AR拮抗剂螺内酯和比卡鲁胺,假定睾丸激素水平被大幅抑制 (≤200 ng/dL)。如果不是,可能需要更高的剂量。 b 对于CPA来说,每天服用四分之一的10mg片剂到一整片10mg片剂。 (2.5–10 mg/天) 或 每隔一天或每2至3天吃四分之一片50mg的药片 (4.2–12.5 mg/天)。5至12.5mg/天的剂量可能确保最大限度地抑制睾丸激素,而较低的剂量可能效果较差。
螺内酯是一种相对较弱的AR拮抗剂 (维基)。除了AR拮抗剂外,它还是一种弱的雄性激素合成抑制剂,特别是通过17α-羟化酶/17,20-酶的抑制作用 (维基)。然而,它对睾丸激素水平的影响有限且极不一致,其主要作用机制似乎是通过AR阻断 (Aly W., 2018; Aly W., 2020)。由于其相对较弱的AR拮抗作用,螺内酯最适合于阻断女性范围或稍高的睾酮水平。
螺内酯具有 抗矿物质皮质激素 的副作用,对于有特定风险因素的人来说,有罕见但可能威胁生命的 高钾血症 (高钾水平) (维基)。在螺内酯治疗期间,建议有高血钾风险因素的人监测血钾水平,但对于没有此类风险因素的人似乎没有必要 (Plovanich et al., 2015)。高血钾的风险因素包括老年、肾脏疾病、同时使用其他升钾药物和摄入钾制剂。
比卡鲁胺是一种强效和高选择性的AR拮抗剂 (维基)。由于其相对较高的效力,比卡鲁胺能够在较高的剂量下大幅阻断男性范围内的睾酮水平 (Aly W., 2019)。由于其对AR的选择性,比卡鲁胺没有脱靶激素活性,对女性几乎没有副作用 (Erem, 2013; Moretti et al., 2018)。作为一种选择性的AR拮抗剂,比卡鲁胺不会降低睾丸激素水平 (维基).
比卡鲁胺主要用于治疗男性前列腺癌,但也被用于治疗其他雄性激素依赖性疾病,如女性面部和/或身体毛发过多,并越来越多地被采用于女性倾向跨性别者 (Aly W., 2020; 维基)。
比卡鲁胺有很小的 肝脏毒性 风险 (维基; Aly W., 2020) 和 肺部毒性 (维基)。在比卡鲁胺治疗期间,建议进行肝脏监测。与比卡鲁胺有关的较老的AR拮抗剂,如 氟他胺 (Eulexin) 和 尼鲁米特 (安得乐 (Anandron), Nilandron) ,相比之下,健康风险要大得多,且不应用于女性化激素治疗。
CPA是一种孕激素,在更高的剂量下也作为AR拮抗剂 (Aly W., 2019)。它已经以相对较高的剂量用于女性倾向跨性别者,以利用其AR拮抗作用 (Aly W., 2019)。作为典型剂量的CPA所带来的强孕激素暴露的结果,除了其AR拮抗作用外,该药物还大幅抑制了睾酮水平 (Aly W., 2019)。相对低剂量的CPA (如 5–10 mg/天) 能够最大限度地抑制睾酮水平,甚至在与低剂量的雌激素结合使用的情况下 (Aly W., 2019)。由于CPA存在各种剂量依赖性风险,近年来,该药物的给药剂量已大幅下降。较低剂量的CPA可能会只成为纯孕激素,仅有很小或不明显的AR拮抗作用。然而,较高剂量的AR拮抗作用是不必要的,因为CPA在与雌二醇结合后可以导致睾酮水平被抑制到女性范围。
有报告指出,CPA会产生疲劳和轻微体重增加的副作用 (Belisle & Love, 1986; Hammerstein, 1990)。它可能导致性功能障碍 (维基; Aly W., 2019) ,并有小的抑郁情绪变化的风险 (维基; Aly W., 2019)。CPA会产生类似怀孕的乳房变化 (Kanhai et al., 2000) ,有时会在女性倾向跨性别者中引起 泌乳 的副作用 (Gooren, Harmsen-Louman, & van Kessel, 1985; Schlatterer et al., 1998; Bazarra-Castro, 2009)。与其他孕激素一样,在雌激素治疗中加入低剂量的CPA与血栓和乳腺癌的风险增加有关 (维基; 维基; Aly W., 2020)。高剂量的CPA似乎比低剂量的血栓风险更大 (维基)。CPA还与 高催乳素水平 有关 (维基) ,并与某些非癌性脑瘤有关,包括催乳素瘤和脑膜瘤 (维基; Aly W., 2020)。高剂量的CPA与 肝脏的异常变化 有关,并导致罕见的肝脏毒性病例 (维基)。然而,在剂量低于20mg/天时,这可能不是一个问题 (维基)。在CPA治疗期间,监测 催乳素 水平以发现催乳素瘤,监测肝功能以发现肝脏毒性是被建议的。通过使用最低的有效剂量,CPA的副作用和风险可能会降到最低,这比传统使用的剂量低得多 (Aly W., 2019)。
值得注意的是,CPA没有被批准在美国使用,但在大多数其他国家可以使用。
睾酮在身体的某些组织内转化为DHT (Swerdloff et al., 2017)。DHT是睾酮的一种雄性激素代谢物,其活性比睾酮高几倍。睾酮转化为DHT是由 5α-还原酶 介导的。存在5α-还原酶并将睾酮转化为DHT的组织是有限的,主要包括皮肤、毛囊和前列腺。虽然DHT比睾酮更有效,但它作为循环激素的生物作用很小 (Horton, 1992; Swerdloff et al., 2017)。相反,睾酮作为主要的循环雄性激素,而DHT的作用是来自睾酮在组织内代谢成DHT。
5α-RI抑制5α-还原酶,从而阻止睾酮转化为DHT。这导致DHT在循环和组织内的水平明显下降。由于DHT在组织内的作用是一种媒介,而不是循环激素,因此5α-RI的抗雄激素功效是有限的。这体现在它们在顺性别男性中的耐受性很好,并且不会导致他们明显的去男性化 (Hirshburg, 2016)。5α-RI的医学用途主要限于治疗男性和女性的头皮脱发、女性的多毛 (面部/身体毛发过多) 和男性的 前列腺肥大。它们对妇女的痤疮也可能有用,但这方面的证据非常有限 (维基)。由于其特质,5α-RI作为一般的抗雄激素对女性倾向跨性别者是不合适的。此外,DHT水平与睾丸激素水平同步下降,在女性化激素治疗中抑制睾丸激素的产生,在睾丸激素水平在女性范围内的女性倾向跨性别者中常规使用5α-RIs可以说是不必要的 (Irwig, 2020)。无论如何,5α-RI对接受激素治疗、有持续体毛生长或头皮脱发的女性倾向跨性别者可能是有用的--因为它们已被证明在顺性别女性中是有用的 (Barrionuevo et al., 2018)。然而,值得注意的是,AR拮抗剂用于此类适应症的证据更好 (van Zuuren et al., 2015)。这是直观的,因为AR拮抗剂同时阻断睾酮和DHT,而5α-RI只阻止睾酮转化为DHT。
5α-还原酶有三种亚型。度他雄胺可抑制5α-还原酶的所有三种亚型,而非那雄胺只抑制其中的两种亚型。因此,度他雄胺是一种比非那雄胺更全面的5α-还原酶。度他雄胺可使血液中的DHT水平降低98%,而非那雄胺只能降低约65%至70%。由于几乎所有循环中的DHT都来自外周组织,这些下降表明组织中DHT的产生也在减少 (Horton, 1992)。根据这些发现,在治疗男性头皮脱发方面,已经发现度他雄胺比非那雄胺更有效 (Zhou et al., 2018; Dhurat et al., 2020; 维基). 由于这些原因,尽管非那雄胺和度他雄胺都是有效的5α-RI,但如果使用5α-RI,度他雄胺可能是更好的选择 (Zhou et al., 2018; Dhurat et al., 2020)。
5α-RI在女性倾向跨性别者中的一个潜在的不良影响是,它们可能会在一定程度上增加那些睾丸激素分泌没有被完全抑制的人的睾丸激素水平 (Leinung et al., 2018; Aly W., 2019; Traish et al., 2019; Irwig, 2020)。相对于正常男性范围,睾丸激素水平低的睾丸患者,DHT似乎大大增加了对垂体促性腺激素分泌的负反馈 (Traish et al., 2019)。这对女性倾向跨性别者的治疗意义,如果有的话,是不确定的。
5α-RI的另一个潜在的不良作用是,它们不仅抑制DHT的产生,而且还抑制某些 神经类固醇。神经类固醇是作用于 神经系统 的类固醇—特别是大脑。5α-RI抑制合成的神经类固醇的例子包括 异孕酮,其由孕酮形成,与 3α-雄甾二醇,其由由睾酮和DHT产生。研究表明,这些神经类固醇在情绪、焦虑、压力和其他认知/情感过程中具有重要的生物调控作用 (King, 2013)。可能与此有关,5α-RI与抑郁症的轻微风险有关 (Welk et al., 2018; Deng et al., 2020; Dyson, Cantrell, & Lund, 2020; Nguyen et al., 2020; 维基)。存在关于5α-RI的其他更显著和持续的副作用的说法 (Traish, 2020)。然而,它们是基于低质量的报告,并且是有争议的 (Fertig et al., 2016; Rezende, Dias, & Trüeb, 2018)。
临床 剂量范围研究 发现,比通常使用的剂量更低的非那雄胺和度他雄胺仍能提供大量或接近最大的5α-还原酶抑制作用 (Gormley et al., 1990; Vermeulen et al., 1991; Sudduth & Koronkowski, 1993; Drake et al., 1999; Roberts et al., 1999; Clark et al., 2004; Frye, 2006; Olsen et al., 2006; Harcha et al., 2014; Kuhl & Wiegratz, 2017)。例如,在一项使用非那雄胺的研究中,DHT水平在0.05mg/天时下降49.5%,0.2mg/天时下降68.6%,1mg/天时下降71.4%,5mg/天时下降72.2% (Drake et al., 1999)。DHT水平的同步降低可以在头皮部分被局部展现 (Drake et al., 1999)。 在一项使用度他雄胺的研究中,DHT水平在0.05mg/天时下降52.9%,0.5mg/天时下降94.7%,2.5mg/天时下降97.7%,5mg/天时下降98.4% (Clark et al., 2004)。基于这些发现,如果需要,5α-RIs有可能可以被以较低的剂量服用,以帮助减少药物费用。
5α-还原酶抑制剂是以片剂和胶囊的形式口服。
表格: 5α-还原酶抑制剂的可用形式和推荐剂量:
| 药品 | 途径 | 形式 | 剂量 |
|---|---|---|---|
| 度那雄胺 | 口服 | 胶囊 | 0.05–2.5 mg/天 |
| 非那雄胺 | 口服 | 片剂 | 0.05–5 mg/天 |
GnRH激动剂和拮抗剂 (GnRHa) 的作用是阻断GnRH在垂体的作用,从而抑制LH和FSH的分泌。一个生理上的特性导致它们在身体的这一部分有相同的效果。这是因为GnRH通常是脉冲式分泌的,而当GnRH受体被持续激活时,如GnRH激动剂,垂体中的GnRH受体就会脱敏而变得不活跃。因此,GnRH激动剂和GnRH拮抗剂都会取消性腺性激素的分泌。GnRHa就像是一种可逆的性腺切除术,因此也被称为 "医学绝育"。只要同时服用雌激素以防止 性激素缺乏,GnRHa基本上没有副作用或风险。由于这些原因,GnRHa是理想的适合女性倾向跨性别者的抗雄激素药物。
GnRHa被广泛用于抑制青少年跨性别者的青春期。但不幸的是,这些药物非常昂贵 (例如, 每年约 $10,000 美元) 而且医疗保险通常不包括成年跨性别者。因此,GnRHa目前并不常用于成年女性倾向跨性别者。一个例外是英国,其 国家卫生服务系统 (NHS) 保障所有成年跨性别者的GnRH激动剂。另一个例外是 布舍瑞林 (Suprefact),近年来某些东欧网上药店已经可以买到非常便宜的鼻腔喷雾剂 (Aly W., 2018).
GnRH激动剂在治疗开始时引起睾酮水平的短暂爆发 (维基)。睾酮水平在大约1周内增加1.5-2倍,此后下降 (维基)。绝育水平在2至4周内达到 (维基)。相比之下,由于GnRH拮抗剂是通过阻断GnRH受体而不是最初激活它来发挥作用的,因此使用这些药物不会出现睾酮的爆发,其水平在用药后立即下降 (维基)。如果需要,抗促性腺激素,如雌激素和孕激素,以及强效的雄激素受体拮抗剂,如比卡鲁胺,可用于预防或削弱GnRH激动剂治疗开始时的睾酮爆发的影响 (维基)。
GnRH激动剂必须每天皮下或肌肉注射一次,或每1至6个月注射一次(取决于配方)。另外,也可以每年通过 手术植入 一次,或作为 鼻腔喷雾 每天使用两到三次。
表格: GnRH激动剂的可用形式和推荐剂量:
| 药品 | 品牌 | 途径 | 形式 | 剂量 |
|---|---|---|---|---|
| 布舍瑞林 | Suprefact, 及其它 | 皮下注射 | 溶剂 | 200 μg/天a |
| 植入 | 6.3 mg/2 月 | |||
| 9.45 mg/3 月 | ||||
| 鼻腔 | 喷雾 | 400 µg 3x/天b,c | ||
| 戈舍瑞林 | 唑拉地尔 (Zoladex) | 皮下注射 | 植入 | 3.6 mg/月 |
| 10.8 mg/3 月 | ||||
| 组氨酸 | Supprelin LA, 梵塔斯 (Vantas) | 皮下植入 | 植入 | 50 mg/年 |
| 亮丙瑞林 | Lupron, 及其它 | 肌肉注射 | 溶液 | 1 mg/天 |
| Eligard, Lupron Depot, 及其它 | 肌肉或皮下注射 | 悬浮液 | 3.75–7.5 mg/月 | |
| 11.25–22.5 mg/3 月 | ||||
| 30 mg/4 月 | ||||
| 45 mg/6 月 | ||||
| 维阿杜尔 (Viadur) | 皮下植入 | 植入 | 65 mg/年 | |
| 那法瑞林 | 西纳雷尔 (Synarel) | 鼻腔 | 喷雾 | 400–600 μg 2–3x/天 |
| 特普瑞林 | 癸吡胺 (Decapeptyl), Trelstar Depot/LA | 肌肉注射 | 悬浮液 | 3.75 mg/月 |
| 11.25 mg/3 月 |
a 第一周 500 μg 3x/天,之后 200 μg/天。 b 第一周 800 μg 3x/天,之后 400 μg 3x/天。 c 500 μg 2x/天 可替代 400 μg 3x/天 使用,但会更不有效 (70% 睾酮水平减少 (至 ~180 ng/dL) 而不是 90% 睾酮水平减少 (至 ~50 ng/dL),根据布舍瑞林治疗前列腺癌的现有研究结果) (Aly W., 2018; 维基)。
第一批GnRH拮抗剂是为每月一次的肌肉注射或皮下注射使用而开发的。最近,口服GnRH拮抗剂,如 elagolix 和 relugolix 已被引入医疗用途 (Aly W., 2018; Aly W., 2019)。它们可被每天服用一次或两次。
表格: GnRH拮抗剂的可用形式和推荐剂量:
| 药品 | 品牌 | 途径 | 形式 | 剂量 |
|---|---|---|---|---|
| 阿巴瑞克 (Abarelix) | Plenaxis | 肌肉注射 | 悬浮液 | 113 mg/月 |
| 地加瑞克 (Degarelix) | Firmagon | 皮下注射 | 溶液 | 80 mg/月a |
| Elagolix | Orilissa | 口服 | 片剂 | 150–200 mg 1–2x/天b |
| Relugolix | Relumina | 口服 | 片剂 | 40 mg/天 |
a 第一个月是 240 mg 然后才是 80 mg 每月。b 150 mg 1x/天 比 200 mg 2x/天 更不有效 (其仅对顺性别女性的性腺激素进行全面抑制) (维基)。
使用抗雄激素的个体之间的差异性相对较小。
在切除性腺后,可以停止使用抗雄激素。如果出现不必要的雄激素依赖性症状,如痤疮、皮脂溢出或头皮脱发,那么可以继续使用较低剂量的AR拮抗剂,如 100 至 200 mg/天 的螺内酯或 12.5 至 25 mg/天 的比卡鲁胺。
除了雌激素、孕激素和抗雄激素外,雄激素/合成代谢类固醇 (AAS) 有时也被用于女性化激素治疗中。这是当睾丸激素水平低时 (如,低于女性平均水平 30 ng/dL),需要雄性激素替代。有人提出,足够水平的睾丸激素可能会带来一些好处,如增加性欲、改善情绪和能量、对皮肤健康和 皮下脂肪团 产生积极影响 (Avram, 2004),以及增加肌肉大小和力量 (Huang & Basaria, 2017)。然而,目前没有足够的临床证据来支持这种好处 (维基)。无论如何,雄性激素治疗的可能选择包括 睾酮,脱氢表雄酮 (DHEA; prasterone) 和 癸酸诺龙 (ND) (Aly W., 2020)。
接受激素治疗的女性倾向跨性别者应进行定期的实验室 监测,通过 血检 的形式。应测量总雌二醇水平和总睾酮水平,以评估治疗的有效性并确定是否需要调整药物。游离睾酮、游离雌二醇、雌酮 (E1)、双氢睾酮 (DHT)、黄体生成素 (LH)、卵泡刺激素 (FSH) 和 性激素结合球蛋白 (SHBG) 的水平也可以被测量以提供进一步的信息,尽管它们不是绝对必要的。如果使用黄体酮,可以测量黄体酮水平。然而,在口服黄体酮的特定情况下,黄体酮水平应该用基于 质谱 的测试来测量,而不是用 免疫分析法 (Aly W., 2018; 维基)。与此相反,两种类型的检测方法都可以用于非口服黄体酮。
对于服用比卡鲁胺或大剂量CPA (≥20 mg/天) 的女性倾向跨性别者,肝功能检查 (LFTs) 应被定期进行以监测肝脏毒性。对于具有高钾血症相关风险因素 (如,高龄) 并正在服用螺内酯的人,应监测血钾水平。对于服用大剂量雌激素和/或孕激素 (重点是 CPA)的女性倾向跨性别者,催乳素 水平应被定期测量,以监测催乳素瘤的发生。如果这些测试结果异常,根据情况及其严重性,应减少剂量或完全停用特定的药物,或酌情用替代药物代替。